Cette approche a d’abord été réservée aux personnes non opérables ou à haut risque chirurgical. Actuellement, elle est aussi envisagée pour d’autres catégories de patientes et patients.
La durée de vie d’une bioprothèse reste encore une question ouverte. La longévité des valves prothétiques utilisées par les chirurgiennes et chirurgiens est connue, car cette technique existe depuis plus de 50 ans. On s’attend à une durée de fonctionnement de la prothèse chirurgicale de 10 voire 15 ans. En revanche, sachant que le TAVI n’est disponible en pratique clinique que depuis le début des années 2010 chez des personnes de plus de 80 ans, nous manquons de recul pour nous prononcer sur la longévité de ces bioprothèses, mais les données à disposition à 7-10 ans sont similaires à la chirurgie. Les recommandations européennes proposent 70 ans comme âge pour envisager l’implantation d’une bioprothèse par cathéter même en l’absence de risque chirurgical élevé. Avant de prendre une décision, il convient d’évaluer la faisabilité d’une éventuelle seconde intervention en cas de dégénérescence de la valve.
Quelles sont les consignes avant votre arrivée à l’hôpital ?
Une fois la date de votre intervention TAVI planifiée, le secrétariat de l’Unité de cardiologie structurelle vous convoque par écrit, ou éventuellement par téléphone si le délai est trop court. L’admission se déroule la veille de l’intervention ou le jour même de l'intervention.
- Si vous venez la veille, vous n'avez pas besoin d'être à jeun. Par contre, si vous arriver le jour même, vous devez être à jeun.
- Si vous prenez des anticoagulants (médicaments qui liquéfient le sang), il est impératif que le ou la médecin vous donne des instructions précises concernant l’arrêt de ces médicaments (Sintrom®, Xarelto®, Eliquis®, Pradaxa® ou Lixiana®) avant votre intervention.
- Si vous prenez une aspirine cardio ou un comprimé de clopidogrel, ce traitement doit être continué.
Suivez les indications données par l’équipe de l’Unité de cardiologie structurelle.
Quand a lieu la consultation d’anesthésie ?
Elle se déroule le plus souvent en ambulatoire, un lundi. Parfois, elle peut avoir lieu au cours d'une hospitalisation ou, en dernier recours, la veille de l'intervention. Le ou la médecin anesthésiste vous informe sur le déroulement et le mode d’anesthésie prévu. De votre côté, vous lui communiquez la liste des médicaments que vous prenez ainsi que vos éventuelles allergies.
 Comment se déroule l’intervention ?
Comment se déroule l’intervention ?
La pose de TAVI est pratiquée sous sédation (médicament injecté dans la veine qui vous détend et peut vous faire dormir, mais vous restez réveillable) dans environ 85% des cas ou sous anesthésie générale dans 15% des cas. L’intervention est similaire à la coronarographie que vous avez probablement réalisée et a lieu dans la même salle. Les anesthésistes sont à vos côtés durant toute la procédure et veillent à votre confort.
Le calibre du cathéter (tube creux de plastique souple) est un peu plus gros que pour la coronarographie afin de permettre le passage de la valve à l’intérieur. Le cathéter est introduit sous contrôle échographique dans une artère au pli de l’aine ou sous la clavicule si l’accès par la jambe n’est pas utilisable. D’autres cathéters sont également insérés afin d’effectuer des contrôle et injecter des médicaments: un au pli de l’aine de l’autre côté et un au niveau du bras.
Vous restez dans la salle de cathétérisme en général 2h alors que l’intervention en tant que telle ne dure qu’environ 1h30. Parfois, un pacemaker provisoire est inséré par le cou ou l'aine lorsque l'électrocardiogramme présente un rythme du cœur trop lent.
LE SAVIEZ-VOUS ?
Le premier remplacement de valve aortique par cathéter date de 2002. Les valves sont devenues disponibles fin 2007. Aux HUG, entre 2008 et 2025, près de 1000 personnes en ont bénéficié, dont plus de 100 en 2025.
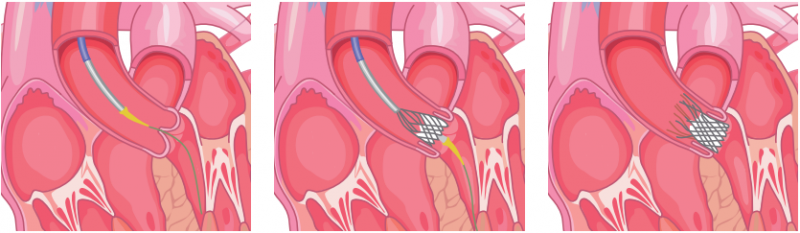
La bioprothèse est positionnée au niveau de la valve aortique déficiente grâce au cathéter avancé sur un fil guide. Elle est encapsulée (et se déploie lorsque la capsule est enlevée) ou montée sur un ballon. Une fois en position, la bioprothèse est implantée au niveau de la valve existante qui restera derrière. Une fois en place, le cathéter est retiré. La bioprothèse commence à faire son travail aussitôt qu’elle est déployée.
Valve encapsulée
Valve montée sur un ballon
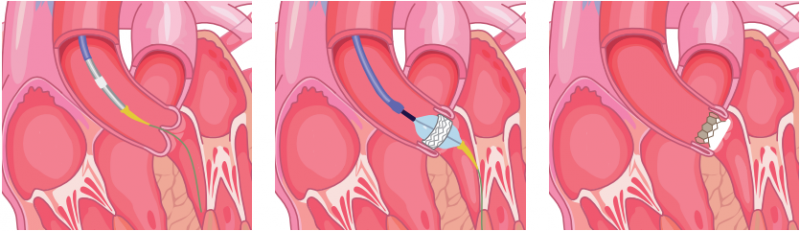
Les bioprothèses sont fabriquées à partir de tissu naturel provenant d’un cœur de bœuf ou de porc. Ce tissu est restructuré et rattaché à un support tubulaire en treillis. Il existe actuellement huit différentes valves disponibles à la vente en Europe. Elles sont traitées afin d’éviter leur calcification une fois implantées.
Voici les deux exemples de valves artificielles les plus souvent utilisées aux HUG :

+ INFO
En plus de vos affaires personnelles (trousse de toilette, téléphone portable, etc.), amenez toute aide à la marche (canne, déambulateur) dont vous vous servez au quotidien ainsi qu’une paire de pantoufles ou chaussures adaptées, car vous allez rapidement à nouveau marcher. Il n’est pas nécessaire d’apporter vos médicaments, mais il faut avoir la liste de ceux que vous prenez à votre domicile.
Que se passe-t-il ensuite ?
Vous passez, le plus souvent, la première nuit après l’intervention dans l’Unité de soins intermédiaires péri-interventionnels (SINPI), afin de disposer des surveillances nécessaires. Vous pouvez recevoir des visites quatre heures après l'intervention dans l'unité (SINPI ou 6FL+). En général, le lendemain de l’intervention vous retournez dans votre service d’hospitalisation jusqu’à votre sortie de l’hôpital.
Quelles sont les complications possibles ?
Il existe des complications potentielles associées à cette intervention.
- Un saignement important au point d’entrée vasculaire et nécessitant une réparation par stent ou chirurgie: 3%. Pour réduire au maximum ce risque, la ponction vasculaire est réalisée à l’aide d’une échographie pour se guider.
- Un saignement de plus de 3 g/l d’hémoglobine pouvant nécessiter une transfusion: < 5% des situations.
- Un accident vasculaire cérébral (AVC): entre 2% et 3% en prenant en compte tous les types d’AVC, y compris les accidents transitoires. Le risque d’AVC séquellaire est estimé à moins de 1%. La majorité de ces événements survient durant les 48 heures après l’opération et ces taux (AVC globaux et majeurs) sont similaires voire inférieurs à ceux observés lors de chirurgie conventionnelle. Dans des cas sélectionnés, considérés à haut risque, le risque peut être diminué grâce à l’utilisation d’un filtre de protection cérébrale (dans 10% des situations, la pose est impossible en raison de l’anatomie). Il s’agit d’un dispositif inséré au niveau du poignet et remontant jusqu’aux principales artères irriguant le cerveau (carotides). Il comprend deux filets qui laissent passer le sang, mais qui retiennent d’éventuels caillots ou débris de calcium.
- Des troubles de la conduction électrique du cœur: environ 10% à 15% des cas. Ils peuvent nécessiter la pose d’un pacemaker permanent. Un pacemaker provisoire est mis en place dans près de 70% des cas juste avant la procédure et pour une durée de deux à cinq jours. L’indication au pacemaker provisoire dépend du type de bioprothèse utilisée, de votre anatomie et de votre conduction électrique cardiaque.
- Un risque de fuites modérées à sévères paravalvulaires (moins de 5%) qui peuvent diminuer avec le temps. Comme la nouvelle bioprothèse n’a pas la forme exacte de l’anneau de la valve native et par consequent n’est pas complètement étanche, il peut y avoir un petit reflux de sang autour de la bioprothèse en direction du ventricule gauche lors des contractions du cœur. On parle souvent d’une régurgitation ou d’une fuite paravalvulaire. Par contre, une fuite discrète n’est pas considérée comme une complication, car elle n’a aucune répercussion sur le fonctionnement de la bioprothèse ou du cœur.
- La mortalité dans les 30 jours après la procédure est estimée à 1-2%.
Afin de pouvoir faire face à toute complication éventuelle, une équipe de chirurgiennes ou chirurgiens et d’anesthésistes se tient prête à intervenir. La nécessité de transformer la procédure en chirurgie conventionnelle survient dans moins de 1% des cas.
Quels sont les bénéfices liés à l’intervention ?
L’objectif de cette intervention est surtout d’améliorer les symptômes et par conséquent la qualité de vie. Nous améliorons également la survie Voici les bénéfices que vous pouvez ressentir :
- meilleure tolérance à l’effort
- moins d’essoufflement (vous pouvez marcher sans gêne sur de plus longues distances)
- plus de facilité pour dormir à plat
- davantage d’énergie pour réaliser vos activités quotidiennes.
Les études ont démontré que le remplacement de la valve réduit très significativement la mortalité par rapport à un traitement médicamenteux.
Comme cette intervention est peu invasive, la durée d’hospitalisation est plus courte et la récupération physique plus rapide que lors d’une chirurgie à cœur ouvert.
<< Symptômes et traitementsLes suites de l’intervention >>LE SAVIEZ-VOUS ?
La brochure Les soins postopératoires immédiats vous informe sur la Salle de surveillance post-interventionnelle (salle de réveil) et sur l’Unité de soins intermédiaires péri-interventionnels (SINPI).
